Cholestérol
Le cholestérol est un élément important de l’architecture des cellules qui est indispensable à la vie, seul l’excès de cholestérol est nocif.
Par Laetitia Diététicienne
Définition du cholestérol
Le cholestérol est un élément important de l’architecture des cellules qui est indispensable à la vie, seul l’excès de cholestérol est nocif.Le cholestérol est au carrefour du métabolisme des hormones stéroïdes (sexuelles et cortisol), des acides biliaires et de la vitamine D. Il joue un rôle essentiel dans le mécanisme de la digestion.
De plus, c’est une substance grasse qui se trouve dans la plupart des tissus de l’organisme (cerveau, plasma sanguin, bile…).
L’origine du cholestérol :
Le cholestérol est à la fois alimentaire et synthétisé par l’organisme :
- Le cholestérol alimentaire ou exogène représente en moyenne 1/3 du cholestérol total, il se trouve dans les aliments que nous mangeons. Les aliments riches en cholestérol sont par exemple le gras de la viande (peau du poulet, gras du mouton ou de l’agneau, échine de porc…), le beurre ou encore la charcuterie.
- Le cholestérol synthétisé par l’organisme ou endogène : représente les 2/3 du cholestérol total et est fabriqué par le foie principalement. Dans une plus petite quantité par la peau, les intestins, le tissu nerveux ou encore la paroi artérielle. Ce cholestérol est donc totalement indépendant du régime alimentaire.
L’association du cholestérol alimentaire et synthétisé par le corps représente le cholestérol total.
Les supports du cholestérol :
Le cholestérol circule dans le sang à l’aide des lipoprotéines qui vont servir de support. En effet, comme le cholestérol n’est pas soluble dans l’eau il a besoin de transporteurs pour circuler.Il existe 4 grands types de supports qui permettent au cholestérol de circuler :
- Le HDL est un protecteur du système cardiovasculaire, car il va « nettoyer » la paroi et apporter le cholestérol au foie.
- Le LDL qui a l’inverse apporte le cholestérol aux tissus et aux divers organes. En excès, il va créer des plaques d’athérome en se posant sur les parois comme l’entartrage dans les canalisations. On le nomme le mauvais cholestérol et en excès c’est un facteur favorisant de survenue des maladies cardiovasculaires.
- Le VLDL qui va servir en majorité au transport des triglycérides, mais aussi pour 1/4 au transport du cholestérol au départ du foie.
- Les chylomicrons, qui vont transporter les graisses de l’intestin grêle vers les tissus adipeux périphériques. Les chylomicrons sont les lipoprotéines les plus volumineuses et elles transportent en majorité des triglycérides.
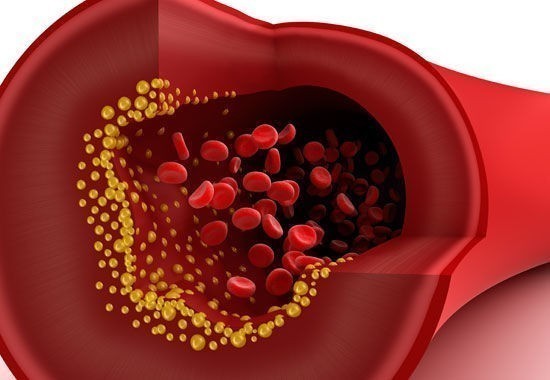
Hypercholestérolémie - ou le mauvais Cholestérol
L’hypercholestérolémie se caractérise par un taux trop élevé de mauvais cholestérol LDL. Ce taux trop élevé va entrainer une accumulation de graisse : plaques d’athérome sur les parois des artères qui va à la longue augmenter les risques cardiovasculaires.
Les causes
Les causes sont principalement de 4 ordres :
- Les causes génétiques : il y a des familles qui vont avoir tendance à fabriquer beaucoup de cholestérol et développer une hypercholestérolémie. Ces familles vont devoir être suivies tôt dans leur vie pour éviter l’accident vasculaire.
- L’alimentation : en effet, un régime riche en cholestérol et en graisses saturées conduit à une augmentation du cholestérol sanguin. De plus, une consommation trop faible de « bonnes graisses » comme les graisses végétales aggrave la situation. Un régime cholestérol doit être à la fois riche en graisses de bonnes qualités et pauvres en cholestérol et graisses saturées.
- Certains médicaments : la prise de certains médicaments engendre par leurs effets secondaires une élévation du taux de mauvais cholestérol et un abaissement du taux de bon cholestérol. On trouve par exemple le lithium qui rentre dans cette catégorie. Lisez la notice de vos médicaments pour savoir s’ils entrent dans cette catégorie ou parlez-en à votre médecin ou pharmacien.
- Certaines pathologies : certaines pathologies peuvent conduire à l’augmentation du cholestérol sanguin, c’est pour cela que lorsque le cholestérol monte d’un coup sans raison le médecin vérifie souvent l’éventualité d’une pathologie associée. (Par exemple certaines formes d’insuffisance rénale ou encore des maladies hépatiques obstructives…)
Les facteurs de risque
Certains facteurs que l’on nomme facteurs de risque vont majorer le risque lié à l’hypercholestérolémie.Ce sont les suivants :
- L’âge : les hommes de plus de 50 ans et les femmes de plus de 65 ans ont un risque plus important. En effet, le taux de cholestérol varie avec l’âge : il va baisser au cours de l’enfance et de l’adolescence, se stabiliser à l’âge adulte et a tendance à augmenter chez les seniors. L’âge doit donc être pris en compte avant tout traitement du cholestérol.
- L’obésité : en particulier la surcharge viscérale, c’est-à-dire la graisse sur la ceinture abdominale. En effet, la graisse viscérale va modifier le fonctionnement des organes vitaux et provoquer par ricochet une augmentation du cholestérol sanguin. L’obésité va aussi avoir une action sur la tension artérielle, de façon générale elle l’augmente. De plus, en cas d’obésité le risque d’avoir un régime alimentaire très riche en graisses et en sucres est plus élevé que chez une personne avec un indice de masse corporelle « normal ».
- La tension : elle se caractérise par la pression exercée par le sang sur la paroi des veines et des artères. Si la pression est trop importante (hypertension), les veines et les artères sont fragilisées et peuvent se boucher. La tension est donc un facteur de risque qui doit être régulé au maximum pour éviter les risques associés avec le cholestérol.
- Le tabagisme : qui va réduire le diamètre des artères et des veines et fragiliser leurs parois. De plus certaines substances du tabac vont provoquer une baisse du HDL cholestérol (bon cholestérol) et faire augmenter le LDL cholestérol (mauvais cholestérol).L’arrêt de la cigarette permet un retour à la norme rapidement. Il faut souligner qu’un an après l’arrêt complet de la cigarette les risques cardiovasculaires vont diminuer de moitié et 10 /15ans après les risques sont équivalents à une personne qui n’a jamais fumé.
- Le diabète est une maladie qui va provoquer une mauvaise élimination du sucre qui va rester dans le sang au lieu d’être stocké dans les cellules, augmentant ainsi le taux de sucre sanguin. Cette accumulation de sucre dans le sang va provoquer une fragilisation des vaisseaux sanguins surtout si le diabète n’est pas équilibré. En cas d’excès de cholestérol, il est donc primordial d’équilibrer le diabète.
- Antécédents de problèmes cardiovasculaires dans la famille. En effet, le facteur génétique dans les maladies cardiovasculaires joue aussi un rôle important avec des prédispositions familiales à les développer.
- Taux élevé de triglycérides : c’est un élément important dans les lipides. Un excès de triglycérides va augmenter les risques cardiovasculaires surtout s’il est associé à un excès de cholestérol. Il est indispensable de faire baisser les triglycérides en adaptant le régime alimentaire.
À ces facteurs de risques s’ajoutent des facteurs associés :
- Le manque de sport et la sédentarité : le manque d’activité physique va conduire à une augmentation du poids (facteur de risque dans les maladies cardiovasculaires). En revanche l’activité physique permet de réduire le taux de LDL cholestérol (mauvais cholestérol), d’augmenter le taux de HDL cholestérol (bon cholestérol), et de réduire les risques de diabète, d’obésité et d’hypertension.
- Un régime riche en sel : un régime riche en sel va non seulement augmenter les risques de cancer de l’estomac, mais aussi augmenter la tension artérielle et les conséquences sur la paroi des artères qui en découlent. Une nutrition adaptée et régulée en sel permet de réduire les risques cardiovasculaires.
- Un régime riche en graisses : un régime riche en graisses va favoriser le surpoids, l’élévation des triglycérides et du cholestérol sanguin. L’adaptation de la nutrition permet de réduire sa consommation de graisses.
- Une consommation élevée d’alcool : une consommation trop élevée d’alcool va favoriser l’obésité et la prise de poids, augmenter la tension artérielle et les conséquences qui en découlent sur les artères. La consommation d’alcool doit être limitée et occasionnelle.
- Le stress : le stress est un facteur aggravant les risques de maladies cardiovasculaires, car il favorise l’augmentation de la tension artérielle et l’obésité (car il favorise également la compensation alimentaire).
Les conséquences de l’hypercholestérolémie :
Les conséquences peuvent être multiples pouvant aller de l’alerte à la mort.Ce sont les suivantes :
- L’infarctus du myocarde : il est consécutif à l’occlusion d’une artère coronaire (artères couvrant la surface du cœur : artère coronaire droite et artère coronaire gauche) et ses ramifications. L’occlusion va empêcher l’arrivée d’oxygène conduisant à la mort du tissu cardiaque concerné.
- L’Accident ischémique transitoire (AIT) : est un mini AVC (Accident vasculaire cérébral) qui se traduit par un déficit neurologique soudain et non durable. Par contre, il est souvent le signe avant-coureur d’un AIC qui provoque des lésions définitives. L’AIT est la conséquence d’un arrêt circulatoire dans le cerveau à cause d’un petit caillot. Une fois le blocage passé on ne garde généralement pas de séquelle.
- L’Accident ischémique constitué (AIC) : est un accident vasculaire cérébral avec arrêt de la circulation sanguine qui entraine une nécrose du tissu et la mort cellulaire. Les conséquences sont des séquelles pouvant aller du handicap jusqu’à la mort.
- Artérite des membres inférieurs : qui est une occlusion des artères qui vont irriguer les membres inférieurs, elle est due principalement à une plaque d’athérome qui est une accumulation de graisses dans les artères.
Différents types d’hypercholestérolémie
Il existe trois grands types d’hypercholestérolémies :
- L’hypercholestérolémie pure : où le taux de LDL (mauvais cholestérol) est trop élevé par rapport à la norme. L’autre marqueur les triglycérides sont dans la norme. Cette forme est la plus courante.
- L’hypercholestérolémie mixte : où les taux de LDL (mauvais cholestérol) et le taux de triglycérides sont au-dessus de la norme. Cette double surcharge va augmenter les risques de problèmes cardiovasculaires. En effet, les triglycérides sont des graisses synthétisées à partir des graisses absorbées dans l’intestin et des sucres via le foie.
- L’hypercholestérolémie familiale qui est génétique, le LDL va s’élever à cause d’un déficit de récepteurs qui va augmenter sa concentration sanguine.
Quand parler d’hypercholestérolémie
On parle d’hypercholestérolémie en fonction du taux sanguin de LDL et des facteurs de risques associés. En effet, le taux va être différent en fonction du nombre de facteurs :|
Catégorie de patient |
Valeur cible de DLD en g/l |
|---|---|
|
Pas de facteur de risque |
Inférieur à 2.20 g/l |
|
1 facteur de risque |
Inférieur à 1.9 g/l |
|
2 facteurs de risque |
Inférieur à 1.6 g/l |
|
3 facteurs de risque ou plus |
Inférieur à 1.3 g/l |
|
Maladie coronaire patente |
Inférieur à 1 g/l |
Il faut souligner que le taux de HDL cholestérol supérieur à 0.60 g/l, est un facteur protecteur. Sachant que la norme est de 0.4 à 0.6 g/l. En dessous, le taux de bon cholestérol est trop bas et il faut tâcher de le faire remonter.
Traiter son cholestèrol
L’objectif thérapeutique vise à faire baisser le taux de LDL en tenant compte du nombre de facteurs de risques et du profil du patient. Plus le risque est important, plus la valeur cible du LDL sera basse. Dans tous les cas, la première intention est l’instauration d’un régime alimentaire pauvre en cholestérol et adapté au profil du patient. Le régime est instauré pour une durée de 3 à 6 mois et un nouveau bilan sanguin permet d’évaluer l’efficacité sur la baisse du LDL.
Dans un deuxième temps si le régime ne suffit pas un médicament sera prescrit en s’accompagnant de la poursuite de mesures diététiques au long cours.
Le régime cholestérol
L’objectif thérapeutique est d’ajuster la quantité de cholestérol alimentaire et de graisses saturées en fonction de taux de cholestérol sanguin. En effet, si le taux de cholestérol sanguin est limite ou juste au-dessus de la norme le régime alimentaire ne sera pas le même que si le taux est très au-dessus de la norme recommandée.Le régime cholestérol est basé sur une alimentation :
- Pauvre en cholestérol, certains aliments comme le gras de la viande, la charcuterie, les pâtisseries… sont riches en cholestérol, il faut donc fortement les limiter.
- Pauvre en graisses saturées que l’on retrouve dans les graisses animales, huile de coprah ou encore huile de palme doivent être fortement réduites dans l’alimentation.
- Riche en stérols végétaux (ou phytostérols), naturellement présents dans certains fruits et légumes, ils vont permettre d’aider à la diminution du cholestérol sanguin en empêchant la captation du cholestérol dans les intestins. En effet, leur structure est très proche ils vont donc être un leurre et être capté à la place du cholestérol dans les intestins.
- Riche en bonnes graisses comme les huiles végétales et les huiles de poisson, elles vont apporter les acides gras essentiels au bon fonctionnement de système cardiovasculaire.
- Adapté à la pathologie associée si c’est le cas : pour l’obésité un régime réduit en calories pour perdre du poids, pour l’hypertension artérielle un régime réduit en sel, pour l’hyper triglycéridémie un régime pauvre en triglycérides…
Les traitements médicamenteux
Dans le traitement médicamenteux du cholestérol, il existe 3 classes thérapeutiques : les fibrates, les statines et les résines.- Les fibrates favorisent la dégradation du VLDL riche en triglycérides en stimulant l’activité de la lipoprotéine lipase et en diminuant la fabrication de l’apolipoprotéine CIII. Elles ont une bonne efficacité sur les triglycérides et ‘un effet sur le LDL. Ces médicaments semblent préférentiellement donnés pour les hypercholestérolémies mixtes ( triglycérides et LDL élevé ). Elles augmentent le taux de HDL qui est un protecteur des artères.
- Les statines : sont des inhibiteurs de la synthèse du cholestérol. Elles vont faire baisser le LDL cholestérol et faire monter le HDL (bon cholestérol), par contre elles ont peu d’effet sur les triglycérides.
- Les résines : elles abaissent la concentration de LDL cholestérol en empêchant l’acide biliaire d’être absorbé dans l’intestin, comme l’acide biliaire est fabriqué avec du cholestérol, l’organisme doit utiliser plus de cholestérol pour fabriquer de l’acide biliaire ce qui permet de faire descendre le cholestérol sanguin.
En conclusion
L’approche scientifique et médicale du cholestérol s’est considérablement enrichie et accélérée ces dernières années :
- L’approfondissement du fonctionnement du cholestérol, des effets délétères et la connaissance des principaux composants qui conduisent à la plaque d’athérome.
- Les études épidémiologiques ont mis en évidence l’incidence de l’excès de cholestérol sur les maladies coronariennes. Le fait de réduire le mauvais cholestérol sanguin sauve des vies, ainsi que l’intrication des facteurs de risques associés (obésité, diabète, hypertension, tabagisme, stress, régime alimentaire, les facteurs héréditaires, l’âge, le manque d’activité physique) qui augmente le risque cardiovasculaire.
- Les seuils critiques de l’excès de cholestérol se sont codifiés et sont mis en corrélation avec les facteurs de risques associés.
- L’influence néfaste ou bénéfique du régime alimentaire sur le cholestérol a fait l’objet de travaux et d’études.
- Les avancées thérapeutiques au travers de médicaments efficaces sur l’hypercholestérolémie.
Point commun dans la prise en charge de l’hypercholestérolémie c’est la prise en charge diététique qui est toujours au centre de traitement qu’il soit avec ou sans traitement médicamenteux. Cette prise en charge doit être adaptée et ajustée en fonction du profil du patient, de sa ou ses pathologies associées afin de répondre au mieux à sa problématique de santé.
Découvrez nos programmes de suivi alimentaire
Suivi de grossesse Perte de poids Baisse du cholésterol Fin de la constipation